ICLやフェイキックIOLの失敗とリスクやデメリット

フェイキックIOL(有水晶体眼内レンズ)とは目の中に眼内レンズを挿入して、近視や乱視を矯正する手術です。
近年、レーシックやリレックスの後遺症が頻繁にクローズアップされる中で、視力矯正手術は減少の一途を辿っています。その中で新たな活路を見出だすべく、注目を集めているのがICLです。
最近はAKB48の指原莉乃さんがICLを受けて、多くの人に知られるようになりました。今後、受ける人も増えてくると予想されます。
ICLはレーザーで角膜を削る必要はなく、仮に不具合が発生した場合は除去することも可能です。しかし、メリットもある反面、デメリットやリスクも存在します。
以前、医療関係者の講演で視力矯正に権威のある眼科医が次のように述べておられました。
「私のクリニックではレーシックやPRK、ICLを提供しています。しかしながら、ICLは簡単に施すような手術でありません。視力矯正手術を希望する患者さんには、まずレーシックを勧めています。強度近視や角膜が薄い人でどうしても選択肢がない場合に限り、最終的な判断をします。~中略~最終的に私自身がICLを受けたいかと聞かれれば、答えはNOです。まず、眼鏡やコンタクトレンズを希望するでしょう。」
つまり、ICLは安易に受けることはできても、簡単にできる手術ではありません。
クリニックのホームページやインターネットではICLのメリットが強調されがちですが、それ以上に様々なデメリットがあることは確かです。
手術を受ける前にICLがどのようなものなのか知っておく必要があります。
この記事ではICLの失敗や後遺症を徹底的に解説します。
ICLの特徴
フェイキックICLは目の中に半永久的なコンタクトレンズを埋め込むと想像してください。
同じような方法に白内障手術がありますが、挿入する位置が違うだけで似た手術です。
- 白内障は水晶体に挿入
- ICLは水晶体の手前に挿入
レーシックは高価なレーザーや維持費が掛かりますが、ICLには必要ありません。(検査機器を除く)
眼科では白内障の手術は一般的であるため、同様の手術であるICLは様々な眼科に普及していく可能性もあります。もしかすると、視力矯正の方法は眼鏡やコンタクトレンズ、ICLが主流になるかも知れません。
ICLはレーシックに比べると手術の難易度は格段に上がります。そもそも、レーシックは精密な機器をマニュアルに沿って行います。つまり、知識や経験があれば、自動化のように流れ作業を行えるのです。一方、ICLは人が施す手術部分が多いため技術や知識、経験が必要になります。
手術のガイドライン
視力矯正手術には種類により適切なガイドラインが定められています。
- レーシックは軽度~中程度の近視・・原則-6Dまで状況により-10Dまで可能。
- ICLは強度の近視・・-6~-18Dまで、但し-15D以上は慎重に検討すること。
仮にレーシックで強度近視を矯正すると、術後の見え方の質やコントラストが低下したり、矯正誤差が生じて過矯正が発生しやすくリスクが顕著になります。
一方、ICLはレーザーで角膜を削る必要はないため、見え方の質が低下することがないと考えられています。
レーシックではイントラレースを使用すると100μのフラップを作成できるため、エキシマレーザーで削れる厚みが増えます。そのため、-10D以上の強度近視に手術が行われて、過矯正や見え方の質が低下する後遺症が多発しました。
最近は強度近視にレーシックをする医療機関は減りました。代替え策として、ICLが普及し始めたことも一因です。
以前からICLはあったものの眼内に挿入するには眼圧が上がるリスクがあり、虹彩部分に穴を開けて房水の流れを良くする手術が必須でした。
しかし、最近開発されたICLは中央部分に小さな穴が空けられています。これにより、虹彩切除手術は不要になり、大きく普及する要因になりました。

これを実現したのが「Hole ICL」です。今後、ICLはこのタイプが主流になります。
では、ここで一つ疑問が出ます。ガイドラインでは-6D以上の近視に該当する人とありますが、それ以下には推奨されないのかです。
Hole ICLでは実際に-3~-6D以下のレンズも販売されています。しかし、-6D以下であればレーシックやPRKを選択する方が無難です。
そもそも、ICLのレンズは矯正度数が-0.5D刻みと大きいのが難点です。エキシマレーザーであれば、更に細かく微調整ができます。
また、軽度~中程度の近視であれば、レーザーかICLかによって見え方の質に違いがあることは気にする必要はありません。
また、ICLはここ10年程度で普及してきた手術であり、レーシックやPRKに比べても症例は少なく、術後数十年先のリスクが未知数の部分もあります。
そのため、角膜の厚みが少ない場合を除いては、-6D以下は推奨されません。
ICLが適応する人
ここで、ICLが適応する人をまとめたいと思います。
視力の度数が-6D~-18Dの強度近視が推奨されます。但し、-15D以上は慎重に検討する必要があります。
角膜実質層が薄く、エキシマレーザーで削るような手術が適さない人。
ICLはレーザーでないため、角膜実質層を削る必要はありません。
適応年齢は21~45歳を対象としています。
45歳を過ぎると老眼が発生し始めます。老眼がある状態で近視を矯正すると、遠くは見えるが近くは見えにくい状況になります。
この点は老眼がある場合にレーシックをしても起こります。
近くを見るときは老眼鏡をして、遠くを見るときは裸眼のICLで見ることになります。
また、レーシックは50代や60代でも受ける人は良くいますが、ICLはお勧めしません。そもそも人は年齢が高くなるにつれ、白内障は遅かれ早かれ発生します。白内障が発生すれば水晶体に眼内レンズを挿入する手術を行いますが、この時ICLは切開して取り出す必要があります。
また、若い内にICLを受けたが、歳と共に白内障が発生して手術が必要になれば、取り出さなくてはなりません。通常の手術に比べても取り出すリスクや難易度は上がります。
乱視度数の矯正は-4.5Dまでです。
ICLには乱視を矯正するためのトーリック機能があるので、問題なくできます。
但し、上手く乱視矯正できず残ることもあります。その場合は慣れるしかありません。
ICLの後遺症

フェイキックIOLには様々な後遺症あり、基本的にレーシックで起こり得る後遺症や合併症はICLでも発生します。レーシックより安全だと考えるのは誤解です。
ではどのような種類があるのか見ていきましょう。
視力の再低下
術後に近視が進行して、視力が再び低下することもあります。スマートフォンなどを長時間見る人は視力が低下する原因にもなります。
視力低下した場合は再手術も可能ですが、簡単に行えると考えてはなりません。
また、レーシックは術後に角膜内部からの圧力により軽度に球面化するため視力が落ちてきます。一方、ICLは手術が原因で起こる再近視化はありません。
ドライアイ
レーシックのようにフラップを作成しないため、角膜神経を切断する必要がなめ、ドライアイは起こりません。
度数のズレ
ICLを挿入したものの矯正度数がズレることがあります。術前に十分な検査をしていれば防げることです。また、レンズの度数を正しく決めるためにも、最低一年以上は屈折度数が安定化している必要があります。
まれにですが、近視や乱視が残る場合もあります。
また、最適な度数や見え方は人によって異なります。1.0の視力がきついと感じる人もいれば弱いと感じる人もいます。
ハロ・グレア
レーシックに比べると、夜間に光りがギラついたり眩しい症状であるハロー・グレアは少ないとされています。
但し、ICLにも起こることが報告されています。
緑内障
近年開発されたHole ICLは中央部分が空いているので房水の流れはスムーズであり、従来のように眼圧上昇を心配する必要はなくなりました。
但し、眼内に異物を入れるのであり、リスクがゼロになる訳でありません。原則として緑内障の方は避けるべきです。
また、前房深部が3mm以下の人はICLを挿入すると眼内空間が狭くなるため注意が必要です。
白内障
ICLが水晶体に接触すると白内障が約1.5%未満で発生する場合がであります。
白内障が発生すれば、ICLと水晶体を取り出す必要も出てきます。
眼精疲労
人によっては新しい矯正視力に適応できずに、眼精疲労を起こす場合もあります。
24時間ソフトコンタクトをしているような圧迫感に悩まされたケースもあります。
エクタジア
ICLは角膜が前部に突出するエクタジア(角膜拡張症)のリスクはありません。
レーシックなどでは角膜実質をレーザーで削るため強度が落ちて、稀にエクタジアが起こる場合もあります。発生した場合はコラーゲンクロスリンキングや角膜移植も必要になります。
なお、手術外で発生する円錐角膜もありますが、この症状がある人にICLは禁忌です。
炎症
眼の中にレンズを挿入するため、仮に菌が侵入した場合は大変なことになります。
眼内炎が発生して、最悪失明する場合もあります。これらは白内障手術でも起こり得えます。医療機関での衛生管理は徹底しなければなりません。
その他
他に様々な合併症のリスクが存在します。
- 結膜炎
- 前房出血
- 前房蓄膿
- レンズ変異
- 持続性角膜浮腫
- 黄斑浮腫
- 瞳孔異常
- 瞳孔ブロック緑内障
- 非感染型の眼内炎
- 硝子体脱出
- 虹彩炎
- 角膜内皮細胞の減少
- 網膜剥離
クリニック選び
視力の矯正は何よりもまず、眼鏡やコンタクトを第一に考えてください。
それでもなお、ICLを希望するのであれば、信頼できる医師のいる眼科で相談や手術を受けるようにします。
診察や手術、検診を行う医師が毎回違う医療機関は責任の所在が明らかではなく、機械的な医療になりがちです。
一人の医師が責任を持って、最初から最後までを担当してくれる眼科を選んでください。
くれぐれも、一生を決める手術です。値段では決めないことです。
手術方式
眼内レンズには前房型と後房型に分かれます。この内、ICLは後房に挿入するレンズです。
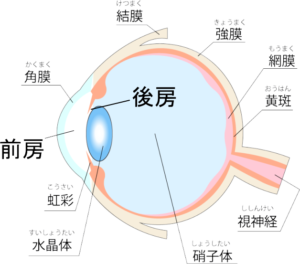
- まず、角膜に3mmの切開層を作り、インジェクターで挿入します。
- 眼内に徐々に広がっていきます。
- 指示部を虹彩の後ろに挿入します。
- これで後房にICLが収まりました。
手術時間は両眼で約10~20分程度です。術後直ぐに視力が出ます。
失敗の再手術
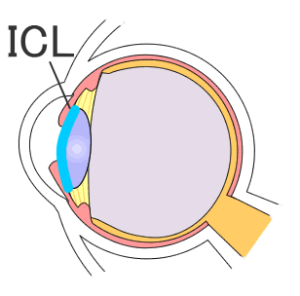
フェイキックIOLにより視力が回復したものの、新しい環境に馴染めずに除去を希望する人もいます。
ICLの長所は失敗や不具合が発生した場合に取り出せる点ですが、簡単にできると思うのは良くありません。
そもそも、最初の手術と除去手術の2回も受ける必要になること。また、それに伴う手術の合併症が起きない保障はありません。
人によっては除去したものの以前と同じ見え方が変わる場合もあります。手術により、微妙な乱視が発生した影響かも知れません。
いずれにしても、生涯一度の手術と考えて、簡単に後戻りできると考えないでください。
まず、不具合が発生すれば、時間と共に慣れてくる症状か慎重に経過を見守ります。例えば、眼精疲労や見え方がきついのであれば、体が慣れてくることも十分考えられます。
耐えられない症状であれば、医師に相談して除去を希望します。なお、このような状況も踏まえて、相談や信頼できる医師選びが大切になるのです。
ICLのまとめ
近年、ICLはレンズ構造や技術の進歩と共に、不具合が発生するリスクが低下していることは事実です。
特に、レンズ形状や中心部の空洞化は最適な房水環境や術後の長期間な視力を実現しています。今後、ICLは視力矯正手術の主力に変わる日は近いと考えています。
但し、過去の歴史から考えても、RKに始まりPRK、レーシック、リレックスなど様々な手術が時代の流れと共に生まれては衰退しています。
その時に脚光を浴びたものの、数年後や数十年には危険性の指摘や後遺症を抱える人が取り残されているのが現状です。
人が考えた手術は完璧ではありません。良い面だけに惑わされずに賢い患者になってください。
免責事項:この記事は専門的な知識を有した内容により構成されています。ICLのメリットやデメリットを正しく理解して頂き、より良い選択をされることを願います。ICLは別名「フェイキックIOL(Phakic IOL)」「有水晶体後房レンズ」「有水晶体眼内レンズ」と呼ばれており、記事内では呼び名を混合しています。